Gepubliceerd op 15 december 2021
De uitvoering van de langdurige zorg staat onder druk. Op dit moment ervaren zorgkantoren al knelpunten bij het bieden van toegang tot zorg. Door de dubbele vergrijzing en toenemende personeelsschaarste zullen de knelpunten naar verwachting meer worden. Als er niets verandert, komen de toegang tot zorg en betaalbaarheid onder druk. Cliënten die zorg nodig hebben, moeten ervan op aan kunnen dat ze die krijgen.
Zorgkantoren hebben een belangrijke regierol om deze toekomstige problemen het hoofd te bieden. Echter, de zorgkantoren kunnen het niet alleen. Wij roepen zowel VWS als de politiek op om voortvarend de maatschappelijke dialoog (verder) aan te gaan over de keuzes die gemaakt moeten worden, mogelijkheden te verkennen en besluiten hierover te nemen.
De knelpunten in de langdurige zorg nemen naar verwachting toe
Door de dubbele vergrijzing neemt de zorgvraag toe
De komende jaren neemt het aantal ouderen in de samenleving sterk toe zoals beschreven door de WRR (2021). Daar komt bij dat de gemiddelde leeftijd steeds hoger komt te liggen. De verwachting is dat het aantal 80-plussers de komende twintig jaar gaat verdrievoudigen. Dit wordt de dubbele vergrijzing genoemd. Door de toename van het aandeel ouderen in de samenleving, zal de zorgvraag toenemen. In de hoogste leeftijdsgroep is naar verwachting het gebruik van langdurige zorg relatief hoog.
Het aantal ouderen in de bevolking neemt sterk toe. De verwachting is dat het aantal 65-plussers in Nederland tussen 2020 en 2040 zal stijgen van 3,1 miljoen naar 4,8 miljoen (26 procent van de bevolking). Het aantal 80-plussers zal in die twintig jaar zelfs verdrievoudigen: van 0,7 miljoen nu naar 2 miljoen in 2040. De combinatie van deze twee ontwikkelingen (de groep ouderen in de bevolking neemt toe én de gemiddelde leeftijd komt steeds hoger te liggen) wordt ook wel dubbele vergrijzing genoemd.
In de hoogste leeftijdsgroep is de verwachting dat het gebruik van langdurige zorg relatief hoog is. Door toename van het aandeel ouderen door vergrijzing en hogere levensverwachting zal de vraag naar zorg toenemen.

Verwachte stijging aantal ouderen tussen 2020 en 2040
Aantal 65-plussers stijgt met 1,7 miljoen (26% van de bevolking)
Aantal 80-plussers stijgt met 1,3 miljoen (in 20 jaar verdrievoudigd)
Bron: WRR rapport nr. 104: Kiezen voor houdbare zorg. Mensen, middelen en maatschappelijk draagvlak
De huidige personeelsschaarste loopt op
De personele houdbaarheid in de langdurige zorg staat onder druk. Op dit moment is er al sprake van personeelsschaarste in alle sectoren van de Wlz. Deze schaarste zal verder toenemen. Niet alleen zal de vraag naar personeel toenemen, ook daalt het aantal werkenden ten opzichte van het aantal cliënten dat zorg nodig heeft. Het aanbod aan personeel neemt hierdoor af. Ook zien we dat de mantelzorg hierdoor onder druk komt te staan. Er zijn steeds minder 50-74 jarigen die zich kunnen inzetten als mantelzorger voor de steeds groter wordende groep 85-plussers. Bij ongewijzigd beleid zal in 2060 één op de drie werknemers in de zorg moeten werken.
De uitgaven stijgen
Ook de financiële houdbaarheid staat onder druk. De uitgaven voor de Wlz stegen de afgelopen jaren (2015-2020).
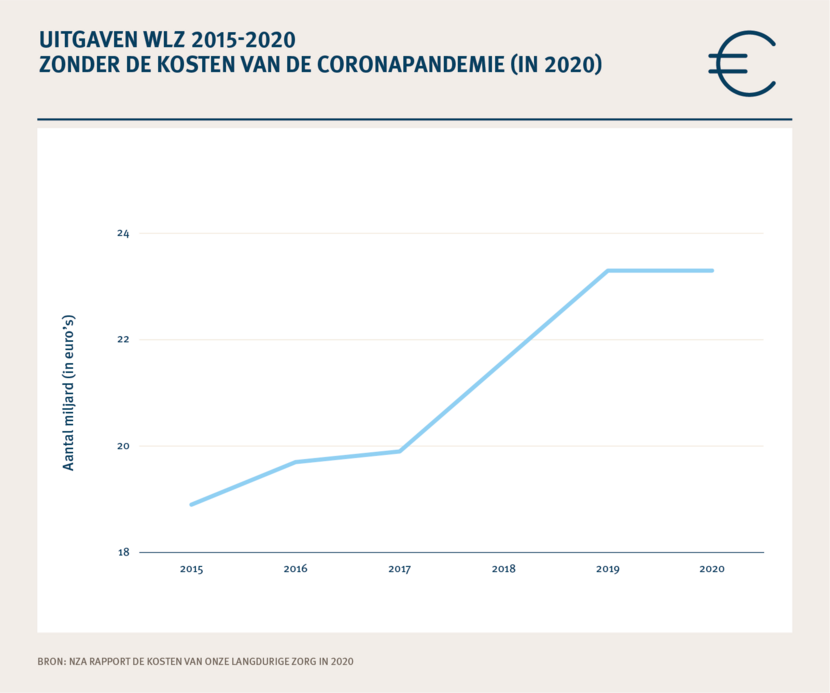
| 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | |
|---|---|---|---|---|---|---|
| Uitgaven Wlz (x mld. euro) | 18,9 | 19,7 | 19,9 | 21,6 | 23,3 | 23,3 |
Bron: NZa Rapport 'De kosten van onze langdurige zorg in 2020'
Het Wlz-kader voor 2021 (inclusief ggz-wonen) is €27,7 miljard. Voor 2022 betreft het Wlz-kader €30,0 mrd. De Wlz-uitgaven stijgen nog sneller dan de inschatting in 2019 van het CPB (€30 miljard pas in 2025). Het WRR (2021) verwacht ook op de lange termijn een sterke stijging van de Wlz-uitgaven als direct gevolg van de vergrijzing en de toenemende levensverwachting.

Het Wlz-kader voor 2021 (inclusief ggz-wonen) is 27,7 miljard euro. Voor 2022 betreft het Wlz-kader 30,0 miljard euro.
Bron: definitieve kaderbrief 2022 & addendum bij kamerbrief Wlz 2022 (VWS)
Mensen die zorg nodig hebben moeten er vanuit kunnen gaan dat ze die zorg ook krijgen
Door de toenemende vraag en personeelsschaarste verwachten we dat de huidige knelpunten in de langdurige zorg alleen groter zullen worden en verschillen tussen regio’s groter worden. We hebben in de afgelopen periode, door de coronapandemie, ervaren hoe het is wanneer reguliere, niet acute zorg afgeschaald wordt vanwege capaciteitsgebrek in de ouderenzorg en gehandicaptenzorg. Zorgverleners en patiënten ervoeren dit als heel pijnlijk. Het is belangrijk dat met maatregelen wordt voorkomen dat afschaling van reguliere zorg weer nodig is door capaciteitsgebrek. Mensen die zorg nodig hebben, moeten er namelijk van op aan kunnen dat ze die zorg ook krijgen. Wat ons betreft is passende zorg daarbij het richtsnoer: zorg die bijdraagt aan gezondheid en het functioneren van mensen tegen een redelijke prijs en slim georganiseerd.
Advies Passende zorg
In november 2020 hebben het Zorginstituut Nederland en de NZa samen advies uitgebracht naar VWS over de toekomst van de zorg. Wij stellen daarin dat het tijd voor verandering is om een goede en betaalbare zorg te blijven garanderen. Centraal staat het begrip passende zorg.
Passende zorg is gedefinieerd als zorg die van meerwaarde is voor de gezondheid en het functioneren van het individu, tegen een redelijke prijs en slim georganiseerd. Dat betekent kritisch zijn op verspilling in de vorm van zorg die niet bijdraagt aan het functioneren van het individu. Of waarvan we met elkaar vaststellen dat we collectief de kosten voor deze zorg niet kunnen of willen dragen. Door niet-passende zorg lopen mensen mogelijk onnodige risico’s en komt de toekomstbestendigheid van het zorgstelsel in het geding. Passende zorg is dus een individueel én collectief begrip en belang.
Er worden vier principes van passende zorg benoemd. Passende zorg:
- Is waardegedreven;
- Komt samen met en gezamenlijk rondom de patiënt tot stand;
- Is de juiste zorg op de juiste plek;
- Gaat over gezondheid in plaats van ziekte.
Passende zorg vereist dat iedereen zijn rol op de juiste manier vervult. Om gelijkgerichtheid te bevorderen moet er onder andere een nationale dialoog tussen alle betrokken partijen komen, aldus het advies.
Zorgkantoren hebben een belangrijke regierol
Zorgkantoren zijn verantwoordelijk voor het bieden van toegang tot goede, doelmatige zorg voor hun cliënten. Zij hebben inzicht in de knelpunten die daarbij ontstaan. Zorgkantoren zijn in eerste instantie aan zet om deze knelpunten op te lossen.
Samenwerken is een belangrijke stap naar oplossing
Een grote rol bij het oplossen van knelpunten zien we in regionale en domeinoverstijgende samenwerking. Zorgkantoren werken regionaal samen met zorgaanbieders om voor hun cliënten toegang tot passende zorg te realiseren. En zorgkantoren werken domeinoverstijgend samen met de zorgverzekeraars (Zvw) en de gemeente (Wmo en Jw). Door deze samenwerking wordt zorg in een regio beter op elkaar afgestemd en komen vraag en aanbod in een regio bij elkaar. Denk bijvoorbeeld aan de inzet van medisch-generalistische zorg die voor cliënten vanuit de Wlz en Zvw van belang is. Of aan het creëren van ouderenwoningen waar de financiering vanuit de Wmo, Zvw en Wlz samenkomt en ook woningcorporaties een grote rol hebben. Deze onderwerpen raken vaak de zorgplicht van zorgkantoren, maar vallen niet binnen de directe invloedsfeer van de zorgkantoren. We zien dat zorgkantoren deze samenwerking aangaan, maar het kost ook tijd en is kwetsbaar. We roepen zorgkantoren op om de regie te blijven nemen in regionale en domeinoverstijgende samenwerking.
Zorgkantoren moeten de bijdrage van ‘zorg (als) thuis’ in kaart brengen
De afgelopen jaren is het beleid in de ouderenzorg erop gericht om mensen zo lang mogelijk thuis te laten wonen. We zien dat er bij de inzet van pakketten voor zorg thuis vooral sprake is van overbruggingszorg of van wonen in kleinschalige woonvormen: 'zorg als thuis'.
Het is nog onduidelijk in hoeverre zorg thuis een bijdrage gaat leveren aan de houdbaarheid van de langdurige zorg in de toekomst. In hoeverre biedt zorg thuis een oplossing voor:
- Personeelstekort: hoe is verpleging en verzorging doelmatig te organiseren?
- Steeds grotere vraag naar complexe zorg: kan dit thuis?
- Toegankelijkheid: zijn kleinschalige woonvormen ook toegankelijk voor mensen met een kleine beurs?
- Betaalbaarheid: welke uitgaven worden bespaard met zorg thuis?
Veel is nog in ontwikkeling, zorgaanbieders en zorgkantoren zoeken actief naar wat nodig is om meer zorg (als) thuis mogelijk te maken (bijvoorbeeld: voorzieningen op buurtniveau en technologische innovaties). Wij verwachten van zorgkantoren dat zij een realistische inschatting maken welk deel van het probleem zij met deze uitbreiding oplossen. Het is daarbij ook belangrijk om onderscheid te maken in doelgroep. Ouderen met een indicatie hebben vaak een zwaardere zorgvraag dan ouderen zonder indicatie. Het is de vraag of het haalbaar is om passende zorg voor cliënten met een indicatie in kleinschalige woonvormen te organiseren.

Zorgkantoren: Maak inzichtelijk welke knelpunten niet opgelost kunnen worden
Het oplossen van grote uitdagingen, zoals bijvoorbeeld schaarste van personeel en woningen, kunnen zorgkantoren niet alleen. Zij hebben daarvoor de juiste kaders en randvoorwaarden nodig. Zorgkantoren hebben de taak om transparant te zijn als het niet meer in hun vermogen ligt om de knelpunten, nu of in de toekomst, op te lossen. Zorgkantoren dienen knelpunten inzichtelijk te maken naar doelgroep, soort zorg, (sub)regio en termijn. Deze signalen bieden andere partijen, zoals VWS en gemeenten en ook ons als NZa, inzicht bij het zoeken naar oplossingen.
Wat doet de NZa?
Als NZa zetten wij ons in om passende zorg en samenwerking over de domeinen te stimuleren door onder andere:
- het inrichten van een gelijk speelveld tussen Zvw en Wlz (bijv. door gelijke prestaties en tarieven voor de zorg thuis, maar ook bij te dragen aan het wegnemen van andere belemmeringen).
- Samenwerking te zoeken en in het veld te stimuleren met het sociale domein bij gemeenten, bijvoorbeeld bij het vroeg signaleren van dementie zodat geïnvesteerd wordt in preventie.
- Ruimte bieden voor en stimuleren van innovatieve experimenten, bijvoorbeeld als het gaat om digitale zorg.
- Versterken van eerstelijnszorg, waaronder de samenwerking tussen de huisarts en specialist-ouderengeneeskunde.
- Onderzoek te doen naar beleidsopties en de kansen en mogelijkheden om vanuit een integrale bekostiging bij te dragen aan deze beweging. Zo hebben wij een advies gegeven over de dialoognota Ouder worden 2020-2040 van VWS. Ook brengen wij een advies uit over de bekostiging van de ouderenzorg en een monitor waarin het zorggebruik van ouderen vanuit de verschillende domeinen in kaart wordt gebracht.
Oproep aan VWS en politiek: Urgentie voor samenhangende keuzes is hoog
De uitdagingen van de langdurige zorg zijn bekend en partijen zoeken naar oplossingen. Zo hebben het CPB en de WRR onderzocht hoe de (langdurige) zorg toekomstbestendig kan worden op het gebied van personeel, uitgaven en solidariteit. VWS heeft met de dialoognota Ouder worden 2020-2040 diverse beleidsopties gepresenteerd voor de ouderenzorg. In de reactie benoemt de NZa dat keuzes, in samenhang en met elkaar, nodig zijn om de zorg op lange termijn betaalbaar, toegankelijk en kwalitatief goed te houden.
In ons toezicht merken we dat er nu al knelpunten ontstaan, die naar verwachten groter zullen worden. Dat maakt de urgentie groter om ingrijpende (en soms ook pijnlijke) keuzes te maken om te voorkomen dat de toegang tot zorg minder wordt en kwetsbare mensen geen of te weinig zorg ontvangen. Te denken valt aan bijvoorbeeld:
- het beperken wat in het verzekerd pakket valt, zoals wonen (“scheiden wonen en zorg”), huishoudelijke hulp, maaltijden;
- het verhogen van de inkomensafhankelijke eigen bijdrage;
- het verhogen van de eisen voor toegang tot Wlz;
- inzetten van innovaties voor meer passende zorg.
We beseffen dat de verschillende opties grote impact kunnen hebben op de individuele cliënt. De verschillende mogelijkheden moeten zorgvuldig in samenhang worden afgewogen. Daarvoor is het nodig dat VWS en de politiek een langetermijnvisie opstellen als basis voor veranderingen en het beleid hierop duurzaam in te richten. Een visie die wordt gebaseerd op een maatschappelijke en politieke dialoog over wat gedeelde waarden zijn voor hoe de collectieve zorg eruit moet zien. Uit onderzoek blijkt bijvoorbeeld dat Nederland in vergelijking met andere landen hogere lasten heeft voor de sector ouderenzorg. Dat lijkt te komen door de inzet van meer intramurale zorg, meer algemene voorzieningen en lagere eigen bijdragen.
We roepen daarom VWS op om snel en (nog) meer:
- De maatschappelijke en politieke dialoog aan te gaan om richting te geven aan en draagvlak te krijgen voor deze keuzes.
- Een selectie van beleidsopties verder uit te werken, naar bijvoorbeeld doelgroep, samenhang, impact op de individuele cliënt en verwachte opbrengst/bijdrage. De NZa kan op verzoek van VWS een bijdrage leveren aan het verder uitwerken van deze opties.
- Voorstellen te doen op basis van deze verkenning.
- Waar mogelijk zo snel mogelijk besluiten te nemen, zoals bijvoorbeeld het invoeren van een domeinoverstijgende betaaltitel, waar vanuit veldpartijen groot draagvlak voor is.
Wij doen een nadrukkelijke oproep aan de politiek om richting te geven aan de maatschappelijke dialoog. En om keuzes te maken die in samenhang met elkaar staan. We erkennen dat dit geen gemakkelijke opgave is. Het is echter noodzakelijk voor de houdbaarheid van de langdurige zorg.




