Gepubliceerd op 15 december 2021
In 2020/2021 hebben zorgkantoren cliënten begeleid naar zorg die aansluit bij hun zorgbehoefte en wensen. Het realiseren van toegang tot zorg vergt van zorgkantoren steeds meer inspanning. Wij zien knelpunten ontstaan bij het organiseren van zorg, bijvoorbeeld in de medisch-generalistische zorg. Daarnaast veroorzaakt de komst van ggz-wonen in de Wlz een toename van aanvragen. Zorgkantoren moeten, nog meer dan ze nu al doen, samenwerken met zorgaanbieders en zorgverzekeraars om de toegang tot zorg te waarborgen. Hierbij is belangrijk dat Wlz-uitvoerders zelf ook hun interne uitvoeringsprocessen beheersen.
Cliënten ontvangen over het algemeen zorg die past bij de zorgvraag
Uit de uitvoeringsverslagen van zorgkantoren blijkt dat alle Wlz-cliënten toegang tot zorg hebben. Dat is soms in de vorm van overbruggingszorg. We zien dat zorgkantoren ad hoc initiatieven ondernemen om cliënten met een complexe zorgvraag, waaronder gedragsproblematiek, te bemiddelen naar zorg. Ook zien we dat er cliënten via crisissituaties in de Wlz komen. Komend jaar doen we nader onderzoek naar de instroom van cliënten in de Wlz. Wij vinden het belangrijk dat cliënten zonder al te veel omwegen naar zorg worden begeleid.
Een graadmeter voor toegankelijkheid van zorg zijn de wachtlijsten langdurige zorg. Zorginstituut Nederland verzamelt informatie van zorgkantoren over de wachtlijsten en biedt hiermee inzicht in hoeveel mensen er wachten, wat de urgentie is en de reden is dat ze wachten.
Sinds 1 januari 2021 is er een nieuwe indeling in de wachtstatus van cliënten. De categorieën zijn nu:
- Urgent plaatsen
- Actief plaatsen
- Wachten op voorkeur
- Wachten uit voorzorg
Per status geeft de zorgaanbieder aan wat de behoefte of wensen zijn van de wachtende. Dit geeft beter inzicht in de situatie van de individuele wachtende en maakt het mogelijk voor zorgkantoren om de juiste acties te verbinden aan de specifieke wachtstatus. Dat vinden wij een positieve ontwikkeling.
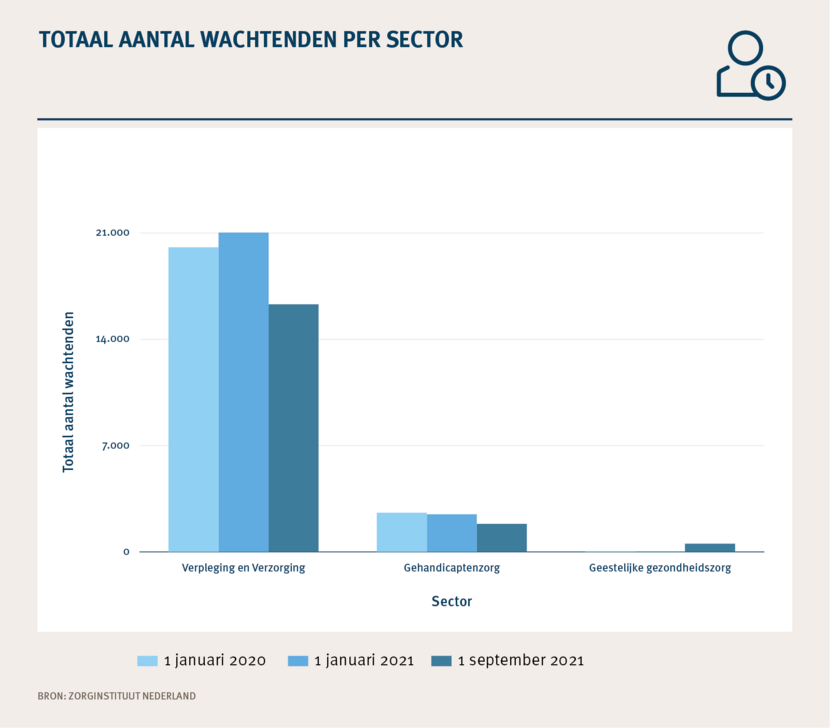
| 1 januari 2020 | 1 januari 2021 | 1 september 2021 | |
|---|---|---|---|
| Verpleging en Verzorging | 20.059 | 21.029 | 16.306 |
| gehandicaptenzorg | 2.576 | 2.475 | 1.842 |
| Geestelijke gezondheidszorg | 41 | 25 | 540 |
Bron: Zorginstituut Nederland
Uit de wachtlijsten maken wij op dat eind 2020 meer mensen wachtten op zorg dan begin 2020. En dat dit aantal in 2021 omlaag is gegaan. Dit kan deels verklaard worden door de coronapandemie. Mogelijk hebben mensen met een indicatie opname in een instelling tijdelijk uitgesteld. We zien verder in 2021 dat het aantal indicaties toeneemt door toevoeging ggz-wonen in de Wlz. Dit aantal kan nog verder oplopen. Ook heeft het CIZ een achterstand bij het behandelen van de aanvragen.
We vinden het belangrijk dat cliënten weten wat hun wachtstatus precies inhoudt en wat dat voor gevolgen heeft. De huidige werkwijze is nieuw en mogelijk nog niet zo vertrouwd. Daarom vragen wij de zorgkantoren en zorgaanbieders extra aandacht te besteden aan het goed informeren van de Wlz-cliënt en zijn naasten.

1.361 zorgaanbieders
Er ontstaan knelpunten bij het organiseren van een goed zorgaanbod
We hebben onderzocht hoe zorgkantoren knelpunten in de aansluiting tussen zorgvraag en –aanbod signaleren en (helpen) oplossen. Uit de markt- en regioanalyses van de zorgkantoren blijkt waar het zorgaanbod niet passend is voor de zorgvraag nu en in de toekomst. Samenvattend ontstaan knelpunten door:
- Complexer wordende zorgvraag bij bepaalde doelgroepen;
- Verwachte hoge instroom van ouderen in de Wlz de komende jaren;
- Toenemende personeelskrapte en;
- Toenemende behoefte aan en/of noodzaak van extramurale zorg.
De zorgkantoren hebben over het geheel genomen de knelpunten in beeld. Wij roepen zorgkantoren op om het knelpunt scherp te formuleren, naar doelgroep, soort zorg, (sub)regio en termijn samen met de gezochte oplossing. Zodat duidelijk is waar en wanneer het zorgkantoor verwacht niet aan zijn zorgplicht te kunnen voldoen en wat ervoor nodig is om wel aan de zorgplicht te kunnen voldoen.
Wij verwachten dat zorgkantoren afspraken maken met zorgaanbieders om de knelpunten op te lossen en de gemaakte afspraken te formaliseren in de contracten met zorgaanbieders. Om zo tot oplossingen te komen met zorgaanbieders die bijdragen aan doelmatige zorg. Het ene zorgkantoor is daar verder in dan het andere.
Sturen op doelmatige zorg door zorgkantoren
Onder doelmatigheid verstaan we zorg in een optimale balans tussen kosten, volume en kwaliteit, die aansluit op de noden en wensen van de cliënten. Het zorgkantoor dient te sturen op een doelmatige zorg in het belang van de cliënt en betaalbaarheid van de zorg.
Het is voor zorgkantoren enerzijds lastig om te sturen op doelmatigheid:
- Volume: Het aantal cliënten is met de indicatiestelling door het CIZ voor zorgkantoren een gegeven. Net als de volumegroei door de toevoeging van ggz-wonen in de Wlz;
- Kosten: de NZa stelt maximumtarieven voor de zorgprestaties vast, waar de zorgkantoren gemotiveerd naar beneden van kunnen afwijken. Zoals uit de uitspraken van de rechter in 2020 en 2021 over het zorginkoopbeleid blijkt, vergt dit van zorgkantoren een goede onderbouwing van de prijsstelling.
- Kwaliteit: met het kwaliteitsbudget verpleeghuiszorg konden zorgkantoren sturen op kwaliteitsverbetering, met beperkte ruimte voor eigen afwegingen daarin, waar wij in 2020 over schreven. In 2020 konden zorgaanbieders deze gelden inzetten voor extra personeel m.b.t. corona.
Anderzijds kunnen zorgkantoren wel sturen op doelmatigheid bij de inkoop en organisatie van zorg. Zoals:
- Stimuleren van gebruik van leveringsvorm VPT en MPT, hier zetten zorgkantoren al op in;
- Afspraken maken in het contract met zorgaanbieders om knelpunten op te lossen;
- Samenwerken over domeinen heen, onder andere met zorgverzekeraars en gemeenten, om een doelmatige keten van zorg te realiseren;
- Complexe zorg concentreren bij meerzorg.
Alleen het maken van afspraken met zorgaanbieders is niet voldoende. We zien dat de zorgkantoren in de regio samenwerken als het gaat om onderwerpen die de zorgplicht raken, maar niet direct in hun invloedsfeer liggen. Zij zoeken afstemming en maken afspraken met partners op verschillende terreinen. Bijvoorbeeld ouderenwoningen en het in goede banen leiden van de zorgvraag van cliënten. Dat de zorgkantoren die samenwerking aangaan is een goede ontwikkeling. Wij zien ook dat het zoeken van samenwerking veel tijd kost en kwetsbaar is, vanwege de afhankelijkheid van andere partijen. We roepen zorgkantoren daarom op om scherp te zijn op de opbrengsten, daar afspraken over te maken, deze te monitoren en bij te sturen. En om signalen af te geven aan de NZa, VWS of het Zorginstituut als zij op knelpunten buiten hun invloedsfeer stuiten.
Samenwerking is nodig voor de aanpak van knelpunten medisch-generalistische zorg
We hebben onderzoek gedaan naar de rol die zorgkantoren spelen bij de toegang tot medisch-generalistische zorg voor Wlz-cliënten. Huisartsen, specialisten ouderengeneeskunde (SO), artsen verstandelijk gehandicapten (AVG) en de hen ondersteunende beroepsgroepen bieden samen medisch-generalistische zorg (MGZ). Het afgelopen jaar ontstonden er in 20 van de 31 regio’s knelpunten in de toegang tot medisch-generalistische zorg. Het ging om honderden cliënten waarvoor de toegang tot MGZ tijdelijk onvoldoende was geborgd. Dit gold in de verpleeghuiszorg en in de gehandicaptenzorg.
We zien dat zorgkantoren uiteindelijk samen met zorgaanbieders deze acute knelpunten hebben opgelost.
Wij verwachten dat er in de toekomst meer knelpunten zullen ontstaan. Wij rekenen erop dat zorgkantoren samen met zorgverzekeraars inzichtelijk maken, wat de vraag naar MGZ is en in hoeverre het aanbod voldoende is. Wij rekenen erop dat zorgkantoren met oplossingen komen als zij dat kunnen en ook aangeven wat nodig is om tot oplossingen te komen. Alleen door samenwerking is het mogelijk om de schaarse capaciteit van huisartsen, SO’s en AVG’s goed in te zetten en optimaal gebruik te maken van hun verschillende competenties. Het sturen op doelmatige zorg is belangrijk, zodat MGZ toegankelijk is voor alle inwoners in een regio, inclusief de Wlz-cliënten.
Betrek pgb meer in toekomstvisies
Zorgkantoren hebben de verplichting ervoor te zorgen dat cliënten tijdig toegang hebben tot zorg die aansluit bij hun zorgbehoefte en wensen. Dit geldt zowel voor cliënten die zorg in natura kiezen als voor cliënten die een pgb kiezen. Wij horen dat sommige cliënten noodgedwongen uitwijken naar een pgb, omdat de zorg niet beschikbaar is als zorg in natura of niet goed georganiseerd kan worden. Zeer gespecialiseerde zorg is beperkt beschikbaar. Zorgkantoren moeten hierbij niet uit het oog verliezen dat ook voor deze cliënten zorg georganiseerd moet worden die aansluit bij wens en behoefte. Het kiezen voor een pgb, moet een keuze van de cliënt zijn, die graag zelf regie heeft over zijn zorg.

48.669 budgethouders persoonsgebonden budget
Het is aan zorgkantoren om lering te trekken uit dergelijke signalen en te betrekken in hun zorginkoop, zodat deze zorg ook beschikbaar komt als zorg in natura. Wij zien dat enkele zorgkantoren dit oppakken. Wij roepen alle zorgkantoren op hier werk van te maken. Uit de uitvoeringsverslagen en onze gesprekken met hun komt naar voren dat zorgkantoren visies formuleren om toekomstige problemen aan te pakken, bijvoorbeeld een visie op zorg thuis. Maar zij integreren het pgb niet in deze visies. Het pgb is, net als zorg in natura, een leveringsvorm. Het ontbreken van pgb, maakt deze toekomstvisies dan ook onvolledig. Wij verwachten dat zorgkantoren het pgb toevoegen aan de reeds bestaande visies. De jaarlijkse toename aan pgb-aanvragen onderschrijft des te meer de noodzaak om de leveringsvorm pgb op te nemen in toekomstvisies.
Uitrol budgethoudersportaal
Er is een budgethoudersportaal ontwikkeld waarin cliënten makkelijker hun pgb-zaken kunnen regelen. Op dit moment is de uitrol in volle gang. We vinden het positief dat er bij de uitrol goede samenwerking is tussen zorgkantoren, de SVB en Per Saldo (landelijke vereniging voor budgethouders). Wij zijn tevreden over de inzet van de zorgkantoren om ondanks de coronapandemie extra regio’s aan te sluiten op het budgethoudersportaal. We verwachten dat zorgkantoren eind 2022 de overgang naar het budgethoudersportaal hebben afgerond.
Maak de meerzorgregeling toekomstbestendig
We hebben nader onderzoek uitgevoerd naar de meerzorgregeling. Meerzorg is zorg voor een cliënt met een bijzonder zwaar zorgprofiel. Deze cliënt heeft meer zorg nodig dan waar hij op grond van het hem geïndiceerde zorgprofiel recht op heeft. Het zorgkantoor oordeelt op aanvraag van de zorgaanbieder of meer zorg nodig is en/of er iets anders nodig is.
De meerzorgregeling is een waardevol instrument om de zorgplicht invulling te geven. We zien dat de aanvragen meerzorg voor cliënten in een zorginstelling toenemen. Daardoor stijgen de uitgaven. Net als de zorgkantoren, maken wij ons zorgen over de toekomstbestendigheid van de regeling. We roepen zorgkantoren op om de meerzorgregeling zo doelmatig mogelijk in te zetten. Dit kunnen zorgkantoren doen door het gesprek aan te gaan met zorgaanbieders over het optimaal inzetten van meerzorg, het ontwikkelde toetsingskader verder te verbeteren, eventueel complexe zorg te concentreren bij gespecialiseerde zorgaanbieders en communiceren over de meerwaarde van meerzorginvesteringen. Veel aanvragen betreffen cliënten met een zwaardere gedragsproblematiek (VG7). Wij gaan onderzoeken of het VG7 profiel nog wel passend is en of aanpassing noodzakelijker is. De meerzorgregeling zou alleen in uitzonderingssituaties van toepassing moeten zijn, waarop zorgkantoren gericht kunnen sturen.
Aanvragen voor ggz-wonen zijn hoger dan verwacht
Sinds 1 januari 2021 kunnen mensen met een psychische stoornis direct toegang krijgen tot de Wlz. Het gaat om cliënten die permanent toezicht of 24 uur per dag zorg in de nabijheid nodig hebben (ggz-wonen). Er is een onverwacht hoge aanvraagstroom voor deze groep. De verwachting was dat 9.250 mensen een Wlz-indicatie zouden krijgen, maar dit zijn er tot peildatum 9-8-2021 al 19.677. De Informatiekaart GGZ-Wonen in de Wlz per 2021 biedt inzicht in het aantal aanmeldingen ten opzichte van de verwachting.
Door het hoge aantal aanmeldingen is er bij het indicatiestellen door het CIZ een vertraging ontstaan. Hierdoor is er ook bij de andere Wlz-aanvragen vertraging ontstaan. Begin september handelde het CIZ 76% van de reguliere Wlz aanvragen binnen de wettelijke termijn van zes weken af.
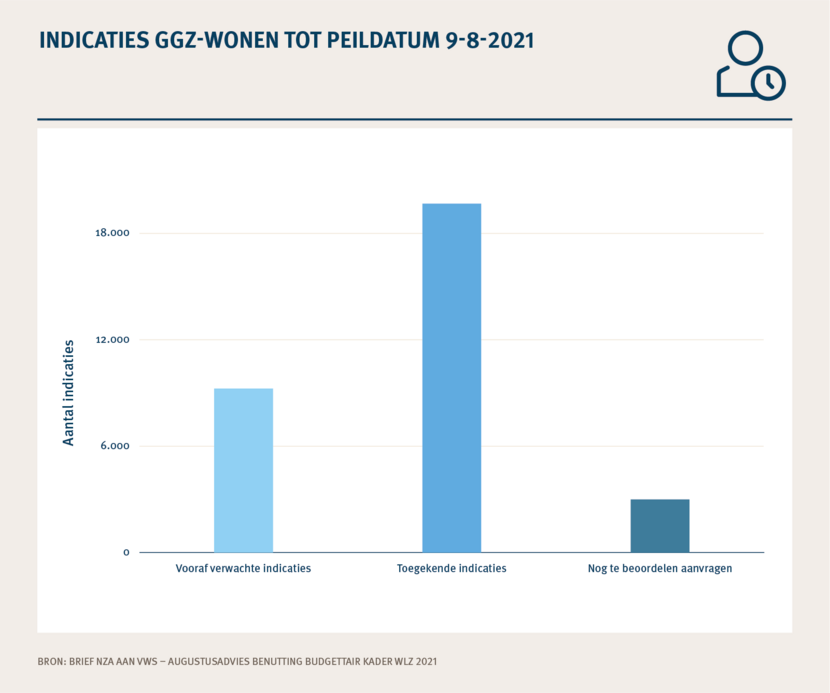
| Vooraf verwachte indicaties | Toegekende indicaties | Nog te beoordelen aanvragen | |
|---|---|---|---|
| Aantal indicaties (tot peildatum 9-8-2021) | 9.250 | 19.677 | 2.999 |
Bron: Brief NZa aan VWS – augustusadvies benutting budgettair kader Wlz 2021
Door een hogere vraag naar ggz-wonen, moeten zorgkantoren meer zorg inkopen. De zorgkantoren geven aan dat het niet altijd mogelijk is om deze extra plekken in te kopen. Gecontracteerde instellingen geven aan dat ze niet zomaar de capaciteit voor deze doelgroep kunnen uitbreiden. En nieuw te contracteren, veelal kleine, instellingen zijn terughoudend om een contract in de Wlz aan te gaan, omdat ze onbekend zijn met de impact op hun bedrijfsvoering.
Gezien het grote aantal aanvragen voor ggz-zorg in de Wlz, maken wij ons zorgen of deze (toekomstige) cliënten tijdig zorg krijgen die aansluit op hun zorgbehoefte. We roepen op tot snel handelen van de betrokken partijen. Van de zorgkantoren vragen we aandacht voor de (mogelijke) gevolgen die deze systeemwijziging voor cliënten heeft.
Organisatie bij de zorgkantoren zelf
De kwaliteitskaders beschrijven en normeren de zorg zoals die geleverd moet worden. Voor de verpleeghuiszorg heeft de minister van VWS daar voor de periode 2019-2021 een kwaliteitsbudget aan gekoppeld. Zorgkantoren kennen het budget toe aan zorgaanbieders op basis van kwaliteitsplannen. De zorgkantoren hebben het proces rond toekenning van budget goed ingericht en zij hebben méér differentiatie toegepast dan eerder, binnen de ruimte die daarvoor was.
In de coronacrisis bepaalde VWS echter dat alle extra kosten voor zorgpersoneel eerst ten laste komen van het kwaliteitsbudget. Daarom is het onderscheid niet meer te maken tussen de inzet van middelen om tot kwaliteitsverbetering te komen of voor extra personeel in de coronacrisis. We verwachten van de zorgkantoren dat zij de processen gericht op het sturen op kwaliteit van zorg blijven gebruiken in alle sectoren. Ook met de aandacht voor de betaalbaarheid en toegankelijkheid van zorg is het belangrijk om oog te blijven houden voor de kwaliteit van de zorg.
Wlz-uitvoerder moeten sleutelfuncties binnen hun organisatie beter inrichten
Uitvoering van de Wlz vindt plaats in speciaal daarvoor ingerichte rechtspersonen, de Wlz-uitvoerders, binnen een groep waartoe ook een zorgverzekeraar behoort. Het is van belang dat Wlz-uitvoerders hun organisatie op een juiste wijze hebben ingericht om een juiste uitvoering van de Wlz te waarborgen. Een onderdeel daarvan is dat Wlz-uitvoerders hun sleutelfuncties compliance, risicobeheer en audit moeten hebben ingericht.
Wij hebben onderzoek gedaan naar de inrichting van deze sleutelfuncties. Als sleutelfuncties onvoldoende zijn ingericht lopen de Wlz-uitvoerders bijvoorbeeld het risico dat belangrijke uitvoeringsprocessen niet goed worden beheerst of niet binnen wet- en regelgeving worden uitgevoerd. Gevolg kan dan bijvoorbeeld zijn dat ze bepaalde risico’s niet op tijd onderkennen die er mogelijk toe kunnen leiden dat de burger niet de juiste zorg ontvangt of dat hij een onjuiste eigen bijdrage krijgt.
In ons rapport over de sleutelfuncties constateerden wij dat alle Wlz-uitvoerders hun sleutelfuncties op onderdelen onvoldoende hebben ingericht. De organisaties voldoen op sommige onderdelen niet aan de algemene eisen voor een professionele bedrijfsvoering zoals dat is vastgelegd in de regelgeving (beleidsregel TH/BR-027 en nadere regeling TH/NR-015). Verder constateerden wij dat de sleutelfuncties primair zijn ingericht voor de zorgverzekeraar binnen de groep en niet voor de Wlz-uitvoerder. Het is belangrijk dat de Wlz-uitvoerder een zelfstandige organisatie vormt binnen de groep. Wlz-uitvoerders en zorgverzekeraars zijn immers niet voor niets gescheiden organisaties. Wij roepen de Raad van Bestuur en Raad van Commissarissen op meer aandacht te hebben voor de interne beheersing bij de Wlz-uitvoerder.
Wlz-uitvoerders en zorgkantoren
Wlz-uitvoerders zijn verantwoordelijk voor de uitvoering van de Wlz. Hieronder valt zorginkoop, informatieverstrekking aan de burger, cliëntondersteuning, zorgbemiddeling, controle op de declaraties en de betalingsopdracht aan het CAK. Deze taken hebben zij gemandateerd aan de zorgkantoren, maar de Wlz-uitvoerder blijft hiervoor verantwoordelijk. Doordat de Wlz-uitvoerder de uitvoering van de Wlz overdraagt aan zorgkantoren, vindt deze uitvoering plaats in de regio. Daarnaast zijn zorgkantoren zelfstandig verantwoordelijk voor de uitvoering van het persoonsgebonden budget (pgb). Ook zijn zij verantwoordelijk voor de administratie en controle van de verleende Wlz-zorg in hun regio’s.




