Gepubliceerd op 25 maart 2022
Toezicht op goed bestuur en professionele bedrijfsvoering in de zorg is een van de speerpunten van de NZa. Welke bestuursrechtelijke taken en bevoegdheden heeft de toezichthouder hiervoor tot zijn beschikking? En wat betekent de beweging naar ‘passende zorg’ voor het toezicht? In gesprek met Marian Kaljouw en Karina Raaijmakers van de NZa: “Toezicht is meer dan achteraf met het vingertje wijzen.”
“We zien toezicht als meer dan alleen achteraf met het vingertje wijzen als zorgaanbieders iets niet goed hebben gedaan.”
Om ervoor te zorgen dat zorggeld ook echt aan passende zorg wordt besteed, zijn goed bestuur en professionele bedrijfsvoering bij zorginstellingen belangrijke randvoorwaarden. De NZa ziet erop toe dat geleverde zorg goed wordt geregistreerd en gedeclareerd en dat zorgaanbieders hun financiële bedrijfsvoering op orde hebben en daarover verantwoording afleggen. Maar ook dat zij geen winsten uitkeren als dat niet mag en dat zij zich houden aan de regels rond het aantrekken van derivaten.
Sectorgericht en sectoroverstijgend toezicht
Dit toezicht vindt voor een groot deel sectorgericht plaats, rekening houdend met de specifieke risico’s die in deze sectoren spelen. Zo spitst het toezicht op de wijkverpleging zich vooral toe op het declaratie- en registratiegedrag van zorgaanbieders die ongecontracteerde zorg leveren. In de mondzorg ziet de NZa dat er regelmatig te ruim wordt gedeclareerd bij specifieke behandelingen en vraagt daarnaast de schaalvergroting aandacht. En in de ggz let de toezichthouder nadrukkelijk op de gevolgen van de nieuwe prestatiebekostiging op het declaratiegedrag van ggz-instellingen. Naast dit sectorgerichte toezicht brengt de NZa ook de gevolgen van sectoroverstijgende fenomenen in kaart. Denk aan de toenemende complexiteit van organisatiestructuren, waardoor het risico dat zorggeld weglekt groter wordt.
In de aanpak kiest de NZa voor een mix van zachte en harde instrumenten. Doel hiervan is allereerst om te voorkomen dat zorggeld aan andere zaken dan passende zorg wordt besteed. Niet alleen door regels op te stellen, maar ook door zorgaanbieders workshops aan te bieden over goed declareren of door informatiekaarten te ontwikkelen waarin wet- en regelgeving helder wordt uitgelegd.

Verder kijken, ingrijpen
Volgens Karina Raaijmakers, directeur Toezicht en Handhaving, ontvangt de NZa regelmatig signalen dat er iets misgaat bij een zorgaanbieder: “Die kunnen bijvoorbeeld afkomstig zijn van patiënten en hun familie of van ex-medewerkers van een zorginstelling. Soms zijn data-analyses van de NZa aanleiding om verder te kijken. Bijvoorbeeld als deze een scheve verhouding tussen omzet en het aantal fte’s laat zien of als er voor één cliënt wel heel veel uren gedeclareerd zijn. Stellen wij na nader onderzoek vast dat de zorgaanbieder fouten heeft gemaakt, dan kunnen wij een aanwijzing opleggen waarin staat hoe deze fouten hersteld moeten worden.”
Tonen zorgaanbieders na enige tijd geen verbetering, dan wordt er opnieuw ingegrepen. Als bestuursrechtelijke organisatie kan de NZa een dwangsom of een boete opleggen. “Maar bij harde vermoedens van fraude of ander crimineel gedrag schieten dit soort maatregelen al snel tekort”, stelt Raaijmakers: “Dan ligt ingrijpen in het strafrechtelijk domein voor de hand. Zo kijken we per casus samen met onze partners, zoals zorgverzekeraars, Inspectie Gezondheidszorg en Jeugd, Openbaar Ministerie, waar het meest logische aangrijpingspunt voor ingrijpen ligt. Zo kunnen signalen die de NZa ontvangt voor verzekeraars reden zijn om aanbieders van gecontracteerde zorg via een aanwijzing op te dragen te stoppen met foutieve declaraties.”

Uitgangspunt: passende zorg
De NZa stelt strategische ambities om de toegankelijkheid en betaalbaarheid van zorg te borgen. Het toezicht moet hieraan bijdragen. Nu het kabinet de visie van de NZa en Zorginstituut Nederland op passende zorg heeft omarmd, wordt die rol alleen maar belangrijker, vindt NZa-voorzitter Marian Kaljouw: “In 2016 constateerden we dat het huidige stelsel waarin alles ‘wat kan’ vergoed wordt, onhoudbaar is. In plaats daarvan moet passende zorg het uitgangspunt zijn. Dat wil zeggen: zorg die bijdraagt aan het functioneren van mensen en hun kwaliteit van leven, op de juiste plek rondom de patiënt georganiseerd. En waarbij preventie de ruimte krijgt en niet alleen het bestrijden van ziekte. Passende zorg vraagt om leiderschap, een goede organisatie van zorg en een professionele bedrijfsvoering. We zetten erop in dat zorggeld wordt besteed aan passende zorg en dat bestuurders en zorgprofessionals zich gesteund voelen bij het maken van lastige keuzes in het belang van die passende zorg. En we pakken misbruik van zorggeld aan.”

Marktmeester
De overgang naar een zorgstelsel waarin passende zorg de norm is, heeft niet alleen grote gevolgen voor de regulering. Hoe bekostig je bijvoorbeeld het voorkomen van zorg door goede preventie? Maar het heeft volgens Raaijmakers ook gevolgen voor de inrichting van het toezicht: “We zien toezicht als meer dan alleen achteraf met het vingertje wijzen als zorgaanbieders iets niet goed hebben gedaan. We willen met ons toezicht juist ook voorkomen dat er fouten worden gemaakt. Deels hebben we daar onze wettelijke instrumenten voor. Daarmee kijken we vooral naar de financiële kant van bedrijfsvoering van zorgaanbieders en hoe zij daarover verantwoording afleggen. Maar we pakken ook nadrukkelijk onze rol als marktmeester op om gewenst gedrag te stimuleren. Je moet dan denken aan het maken van informatieproducten die bepaalde ontwikkelingen in de zorg bloot leggen. Of aan het samenbrengen van partijen die eenzelfde probleem ervaren, om vervolgens gezamenlijk te zoeken naar oplossingen. Die rol wordt alleen maar belangrijker: we willen nadrukkelijk in gesprek met zorgaanbieders, zorgverzekeraars en zorgkantoren om samen te kijken hoe zij kunnen bijdragen aan passende zorg.”
Corona bracht versnelling aan in het denken over passende zorg, merkte Kaljouw: “In het voorjaar van 2020 werd de situatie in Nederlandse zorginstellingen al snel nijpend: uit angst voor een golf aan COVID-19-patiënten kwam de planbare zorg grotendeels stil te liggen. Tegelijkertijd werd duidelijk dat vernieuwing onder grote druk ineens wel mogelijk was, terwijl dit vóór COVID-19 maar moeilijk tot stand kwam.”
Op basis van de eerste inzichten en observaties vroeg tijdelijk minister Van Rijn het Zorginstituut Nederland en de NZa om advies uit te brengen over de zorg van de toekomst. Dit leidde tot het advies Passende zorg, dat in november 2020 werd uitgebracht. “Het is een uitwerking van onze strategische agenda waar we al in 2016 mee begonnen waren”, aldus Kaljouw. “De uitgangspunten die we in het advies hebben geformuleerd, vind ik ijzersterk en ik ben dan ook blij dat ze één op één zijn overgenomen in het regeerakkoord. Daar staat in dat passende zorg de norm is. Daarnaast worden wij gevraagd om voor acute en planbare zorg regiobeelden te maken als start van een nieuw zorglandschap in Nederland.”
“We missen nu de wettelijke instrumenten om zorginstellingen die niet gericht zijn op passende zorg de beweging te laten maken.”
Passende zorg (nog) niet af te dwingen
Volgens Raaijmakers moet het niet zo kunnen zijn dat er op weg naar een stelsel van passende zorg steeds kikkers uit de kar kunnen springen op momenten dat het spannend wordt. Dat de NZa op dit moment geen wettelijke gronden heeft om passende zorg af te dwingen bij zorgaanbieders, maakt het gesprek wel ingewikkeld, stelt zij: “Vooropgesteld: de beweging naar passende zorg gaat financiële consequenties hebben voor zorginstellingen. Natuurlijk kijken we zorgvuldig naar wat de gevolgen zijn als er zorg verplaatst wordt. Geen enkele instelling mag zich overvallen voelen, zodat bestuurders aan de hand van een voorspelbaar tijdpad tijdig in actie kunnen komen. Maar zeggen: ‘Hier doe ik niet aan mee’, mag nu en in de toekomst geen optie zijn. Helaas zien we dit nu wel gebeuren, hoewel we ook veel goede voorbeelden zien. We missen nu de wettelijke instrumenten om zorginstellingen die niet gericht zijn op passende zorg de beweging te laten maken. We jagen het gesprek hierover met de politiek graag aan en ik verwacht dat dit de komende tijd wel verder vorm gaat krijgen.”
Overzicht interventies zorgaanbieders 2021
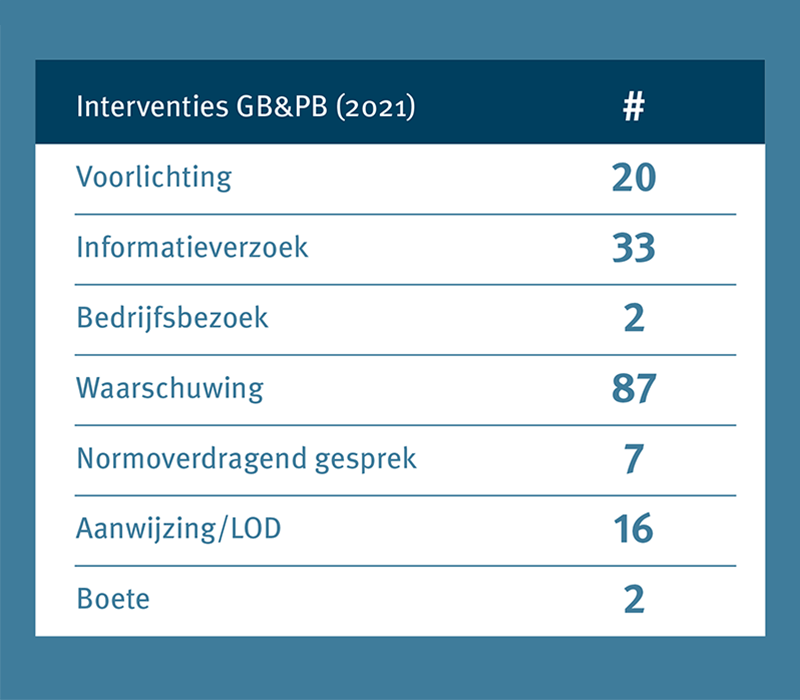
Interventies GB&PB (2021)
Voorlichting: 20
Informatieverzoek: 33
Bedrijfsbezoek: 2
Waarschuwing: 87
Normoverdragend gesprek: 7
Aanwijzing/LOD: 16
Boete: 2
Om te bereiken dat zorgaanbieders voldoen aan goed bestuur en professionele bedrijfsvoering zet de NZa een heel scala van interventies in. Daarbij kiezen we voor maatwerk, dus voor de interventie waarvan wij het meeste effect verwachten. Dat kan variëren van informele acties zoals voorlichting, waarschuwingen en normoverdragende gesprekken, tot aan formele interventies zoals aanwijzingen, lasten onder dwangsom en bestuurlijke boetes. In 2021 voerde de NZa in totaal 167 interventies uit bij zorgaanbieders. Daarbij ging het om 116 informele en 51 formele interventies.